"血圧"と言われたら
「上が○○で,下が△△」
をイメージしますよね.
つまり,血圧と聞いてまずイメージされるのは
収縮期血圧 と 拡張期血圧
です.
一方,
平均血圧,脈圧
って聞いたことありますか?
「平均血圧が大事って聞いたことある」
「脈圧も心臓に関係するらしい」
「逆に,収縮期血圧と拡張期血圧にはどんな意味があるんだろう」
今回は,平均血圧と脈圧について,なじみの少ない人にもわかりやすいように循環器内科医の私が解説していきます.
この記事を読めば,循環管理に役立ちますし,収縮期血圧と拡張期血圧との違いもわかりますよ.
平均血圧と脈圧をみる

平均血圧,脈圧とはどんなもので,どのように臨床で活用できるのでしょうか.
平均血圧と脈圧の定義
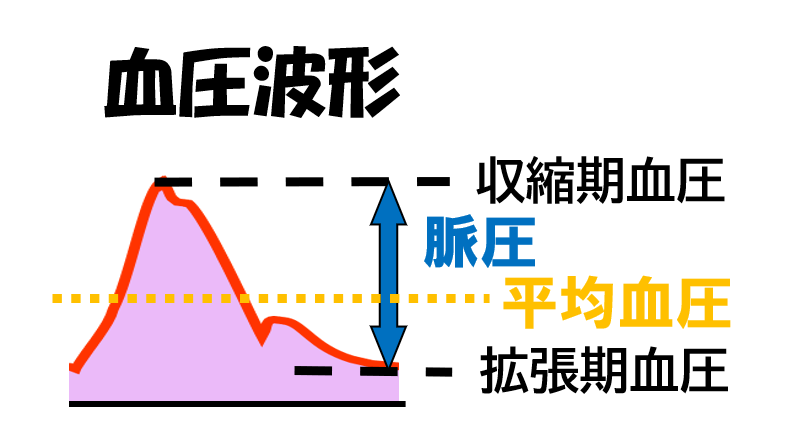
心臓は拍動し,血液を拍出します.
結果として,血圧は「ドクッ,ドクッ」と脈として触れます.
そうです.血圧は変動しています(拍動流).
その中で
- 心収縮期に最大になる血圧を,収縮期血圧
- 心拡張期に最低となる血圧を,拡張期血圧
とそれぞれ呼びます.
そして
- 平均血圧は,これらの血圧の平均値
- 脈圧は,収縮期血圧と脈圧の差
です.
式で表すと
平均血圧 = 拡張期血圧 + 脈圧 ×1/3
となります.
※ただし,平均血圧には,いろいろ算出方法があります.
平均血圧と脈圧が示すもの【実用性を考えて】
では,
平均血圧 = 拡張期血圧 + 脈圧 ×1/3
は,何を示しているのでしょう.
実は,何も示していません.
これらの式は,「収縮期血圧/拡張期血圧」という変数を「平均血圧/脈圧」という変数に切り替えるための関係式に過ぎません.
平均血圧や脈圧の意味を考えるうえで,本質ではないんです.
「収縮期血圧⇩?もしくは拡張期血圧⇧?…ん?」って感じですよね.何が起きたかはよくわかりません.
なので,本質ではないです.
結論から言うと,大事な式はこちら☟
ココがポイント
平均血圧 = 心拍出量 × 全血管抵抗
= 一回心拍出量 × 心拍数 × 全血管抵抗
脈 圧 = 一回心拍出量 × 脈波伝導速度(動脈エラスタンス)
これが,平均血圧と脈圧を考える時に重要になる式です.
平均血圧をみる
まず平均血圧について考えてみましょう.
平均血圧が組織灌流を決定する
血圧とは,そもそも全身の組織灌流に必要なものです.
そして,収縮期にも拡張期にも組織に血流は流れているので,平均血圧こそが組織灌流を決定する血圧です(収縮期血圧でも拡張期血圧でもない).
平均血圧さえ保たれていれば,収縮期血圧や拡張期血圧が低めでも,組織灌流は保たれている,ということです.
平均血圧こそが (組織循環における)”The 血圧” といえます.
平均血圧の調整方法
血圧を規定しているのは
心拍出量 と 血管抵抗
とよく言われます.
この血圧とは,平均血圧のことを指しており
= 一回心拍出量 × 心拍数 × 全血管抵抗
となります.
中学生とかで習うオームの法則(電圧=電気抵抗×電流)と同じです.
これが平均血圧の本質です.
つまり
「平均血圧を上げたい!」 ⇨ 「心拍出量 or/and 血管抵抗 を上げればいい」
というように考えます.
ココがポイント
平均血圧 = 心拍出量 × 全血管抵抗
= 一回心拍出量 × 心拍数 × 全血管抵抗
平均血圧さえ保たれていれば,組織灌流圧は保たれる.
収縮期血圧と拡張期血圧の意義

組織灌流にとってもっとも重要な血圧は,平均血圧ということがわかりました.
では,収縮期血圧と拡張期血圧の立ち位置はどうなるのでしょうか.
収縮期血圧,拡張期血圧はなぜ測るの?
「"The 血圧"が平均血圧なら,なんで収縮期血圧と拡張期血圧をいつも測るんよ?」
この説明のためにはまず,血圧測定の歴史を簡単にふり返ります.
あなたが仮に,世界で初めて「よし,血圧を測ろう!」と思い浮かんだ人だとします.
そのとき,実際に脈として触れる血圧(収縮期血圧)を測ろうとしませんか?
いきなり血圧の平均値(平均血圧)を測ろうとしないですよね?
実際には,1700年代に馬の頸動脈にパイプを刺して収縮期血圧を測ったのが,人類初の血圧測定らしいです.
1900年代初旬,ロシアの軍医であったニコライ・コロトコフは,コロトコフ音を発見しました.
聴診法で血圧測定する時に聞こえるアレです.
このコロトコフ音を用いて,非侵襲的に収縮期血圧と拡張期血圧を測定する方法が考案され,世界初の血圧計が開発されました.
このように,血圧測定のはじまりは収縮期血圧と拡張期血圧を測ることからでした.
さらに,1950年頃になり,高血圧が心血管イベントのリスクとなることがわかり,血圧測定が急速に広まるきっかけとなりました.
つまり
- 血圧測定の歴史は,収縮期血圧と拡張期血圧の測定から始まり
- それらの血圧が,心血管イベントのリスクとなることがわかり血圧測定の文化が広まった
ということです,
それゆえに
「血圧測定をする」といったら「収縮期血圧と拡張期血圧」
なんです.
収縮期血圧と拡張期血圧は降圧管理用
「実際に組織灌流に必要なのは平均血圧なんでしょ?そしたら,カルテには平均血圧だけ書いて,収縮期血圧と拡張期血圧は記録しなくていいか!」
と思うかもしれませんが,違います.
収縮期血圧,拡張期血圧に意味がないわけではありません.
前項でも触れましたが,収縮期血圧と拡張期血圧は,そのデータを元に「高血圧が心血管イベントのリスクとなること」が示されました.
つまり,収縮期血圧と拡張期血圧は,高血圧治療(降圧管理)のうえで大事なのです.
とくに,収縮期血圧は(拡張期血圧以上に)心血管イベントのリスクと相関することが知られています.
ココがポイント
収縮期血圧と拡張期血圧は,降圧管理で重要.
脈圧をみる
では,最後に残った脈圧は何を示すんでしょうか.
脈圧は,一回心拍出量と脈波伝導速度(動脈エラスタンス)で規定されます.
これはどういうことか.
一回心拍出量が多いと,(収縮期血圧が上昇して)上下の圧の開きが大きくなることは,なんとなくイメージしてほしいです.
解説したいのは脈波伝導速度.
これがわかりづらい.
脈圧と血管の硬さ〔読み飛ばし可能〕
脈波伝導速度は,血管の硬さ(動脈エラスタンス)に比例します.
動脈硬化の少ない柔らかくしなやかな大動脈は,心拍出に対して膨らむことができます.
膨らんだ大動脈は,血流をため込みながら拡張期までゆーっくりと血流を流していきます(脈波伝導速度が遅い).
結果的に,圧の上下差は少なくなり,脈圧は小さくなります.☟イメージ
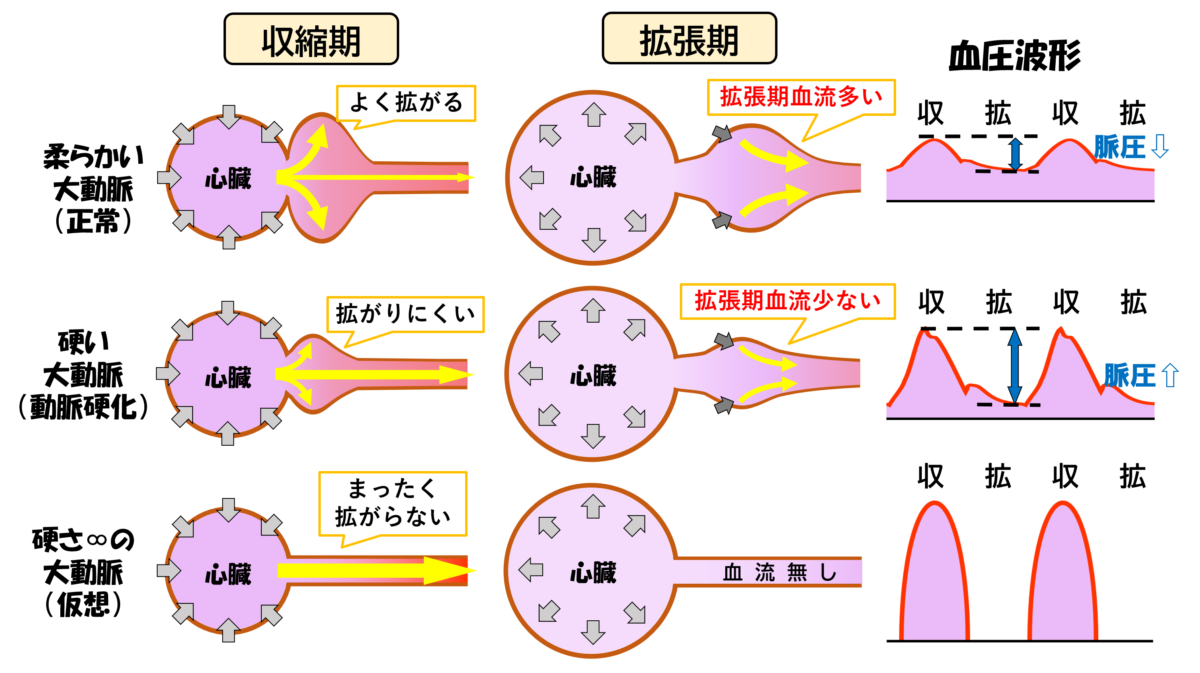
一方で,動脈硬化で硬くなった大動脈は,血液のため込みが少なく,サーッと血流が流れていってしまいます(脈波伝導速度が速い).
結果的に拡張期の血流が少なくなり,拡張期が血圧下がり,脈圧は上昇します(極端に硬い土管のような血管を仮想すると,拡張期血圧は0になります).
※このような考え方なので,心房細動などの不整脈時には,脈圧は必ずしも一回心拍出量と相関しません.
反射脈波と脈圧 〔読み飛ばし可能〕
さらに,この脈波伝導速度は,反射脈波による血圧形成にも関与します.
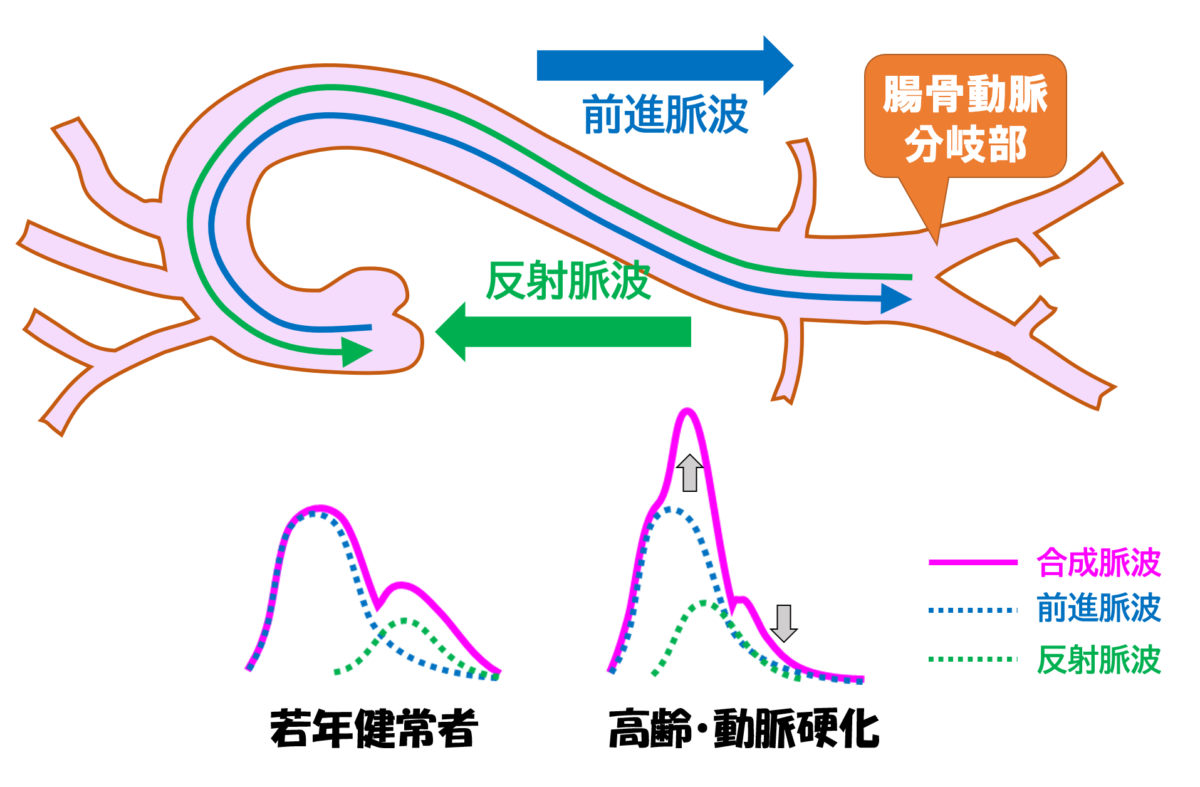
血圧波形を形成する脈波は,腸骨動脈分岐部などで反射して心臓方向へ戻ってきます.
柔らかい大動脈の人は,(前述の通り)脈波伝導速度が遅いため,拡張期に反射脈波が戻ってきます.
一方で,硬くなった大動脈は,脈波伝導速度が速いため,収縮後期には反射脈波が戻ってきてしまいます.
このことにより,収縮期血圧がさらに上昇し,拡張期血圧は低下.
結果として,(大動脈の)脈圧が上昇します.
※大動脈部の血圧:中心血圧の話 ➡心負荷と密接な関係
ココがポイント
大動脈が硬いと(動脈硬化が進行すると)脈波伝導速度が速くなる.
脈波伝導速度が速いと,拡張期の血流が少なくなり,その分,収縮期の血流が多くなる.(=脈圧上昇)
脈圧の使い方
※ここから先は読み飛ばさないでください
「難しかったけど,脈圧が,一回心拍出量と血管の硬さ(脈波伝導速度)を反映することはわかった.でも,これをどう実用するの?」
心機能が悪い人,心臓にトラブルを抱えている人,などは心拍出量が減ります.
なので,日々の管理で心拍出量がどうなっているかが気になります.
でも,心拍出量を確認するにはスワンガンツカテーテルなどの侵襲的な検査が必要です.
また,心エコーで非侵襲的に計測することも可能ですが,入院患者さん全員に毎日エコーを当てるのは大変ですし,外来患者さんを受診のたびに心エコーするのも無理があるでしょう.
そこで,脈圧.
脈圧は血圧測定だけでわかります.もちろん,非侵襲的です.
そして,脈圧は一回心拍出量と相関します.
つまり,脈圧の経時変化を追うことで,一回心拍出量の変化を非侵襲的かつ簡便に察知することができるんです.
ちょっと待った➀:脈波伝導速度が変化したらどうするのよ
ですからね.当然な疑問です.
「脈圧が上がった!」
⇨「一回心拍出量が上がった?いや待てよ.動脈硬化が進行して,血管が硬くなっただけかもしれない!」
という感じです.
ここでのポイントは,時間.
例えば,あなたの血管は,明日になったら突然硬くなったりしますか?
突然,あなたの血管の脈波伝導速度が速くなると思いますか?
答えはNo.
さすがに数日単位の経過で,動脈エラスタンスが増加するとは考えにくく,脈波伝導速度が速くなることも通常ありません.
つまり,脈圧を一回心拍出量の指標とするときは,数日~数週間以内の経時変化で考えると,脈波伝導速度の変化を考えなくていいので,一回心拍出量の指標として信頼できるわけです.
入院中の毎日の血圧測定やリハビリ時の変動を追うとき,最も有用です.
ちょっと待った➁:平均血圧で心拍出量の低下は察知できないの?
「わざわざ脈圧を持ち出さなくても,平均血圧(=心拍出量×血管抵抗)で心拍出量のことを考えればよくない?」
たしかに,心拍出量が低下/上昇すれば,平均血圧は低下/上昇しうります.
ただ,代償機構が多すぎるんです.
心拍出量が低下しても,人体は血管抵抗を上昇させて平均血圧を保とうとします.
脱水になったら頻脈になりますよね?
あれは,脱水によって一回心拍出量が低下した状況で,心拍数増加の代償機構がはらたき心拍出量(一回心拍出量×HR)を保とうとするしくみ.
このように,一回心拍出量が低下しても,平均血圧は人体にとって大事なものなので,必死に代償しようとします.
平均血圧が下がる≒代償機構の限界
ということなので,心拍出量低下のせいで血圧が下がるときは,すでに相当状態が悪いと考えられます.
一方,脈圧であれば,一回心拍出量に依存しつつも,心拍数や血管抵抗の影響は受けません.
平均血圧はもちろん大事なのですが,このように脈圧には脈圧ならではの強みがあります.
ココがポイント
脈 圧 = 一回心拍出量 × 脈波伝導速度(動脈エラスタンス)
数日単位の脈圧の変化は,一回心拍出量の変化の可能性が高い.
考え方のシフト:「平均血圧,脈圧」⇨「収縮期血圧,拡張期血圧」

上述の通り,血圧測定といえば,まずは収縮期血圧/拡張期血圧なので,あたかも"収縮期血圧/拡張期血圧が平均血圧や脈圧を規定する"と考えがちですが…
逆です.
「心拍出量などの循環指標で血圧が決定している」と考えたとき
「平均血圧/脈圧が決まる」 ⇨ その値から「収縮期血圧/拡張期血圧が決まる」
という方向性で考えましょう.
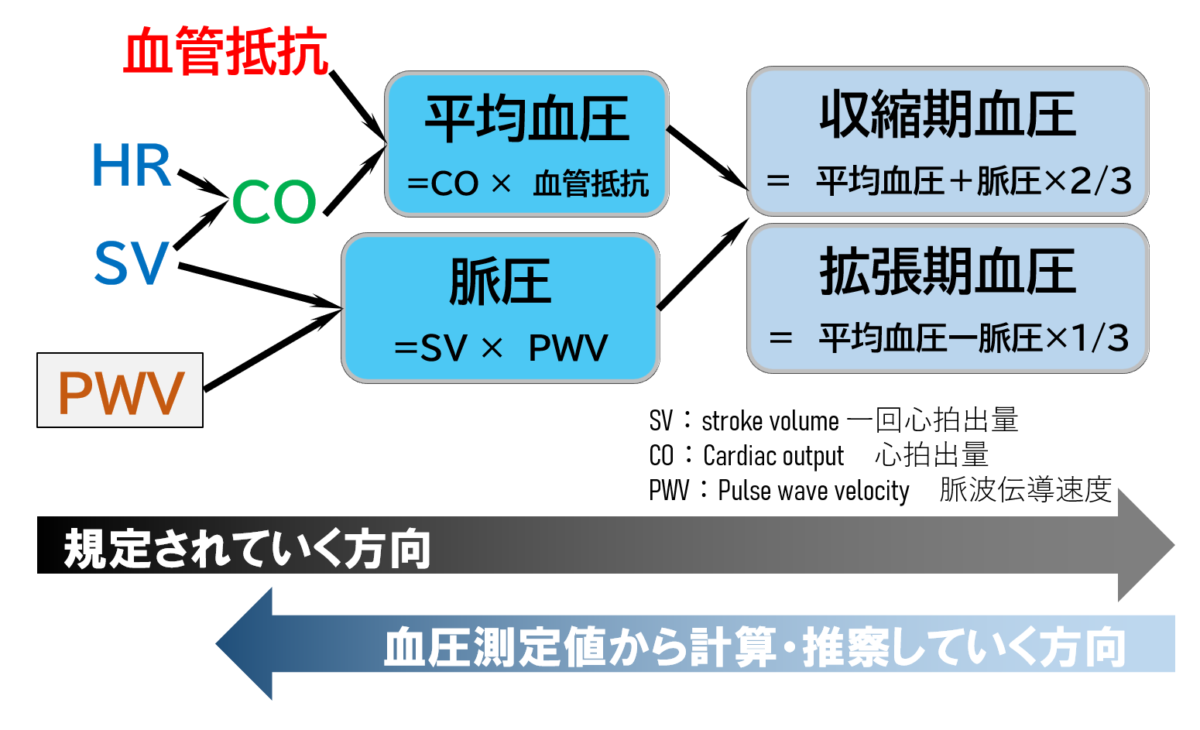
平均血圧 = 拡張期血圧 + 脈圧 ×1/3
なので,式を変換して
拡張期血圧 = 平均血圧 - 脈圧×1/3
と表現できます.
「平均血圧と脈圧が決まっていれば,収縮期血圧と拡張期血圧も決まる」
と考えるわけです.
そして,(くり返しにはなりますが)その根源は
ココがポイント
平均血圧 = CO × 血管抵抗
= SV × HR × 血管抵抗
脈 圧 = SV × PWV
です.
結構シンプルじゃないですか?

逆に,収縮期血圧/拡張期血圧を,COやSV,HR,血管抵抗などの循環動態指標で表してみると,以下のようになります.
=(CO×血管抵抗)+(SV×PWV)×2/3
=SV×HR×血管抵抗+SV×PWV×2/3
=SV×(HR×血管抵抗+PWV×2/3)
拡張期血圧=平均血圧+脈圧×1/3
=SV×(HR×血管抵抗ーPWV×1/3) ×1/3
ちょっと,意味わからなくないですか?
これを臨床で活用しようとは思えません.
血圧のチェックポイントのまとめ
それでは,これまでの話を加味して,血圧チェックのポイントをまとめていきます.
ザックリと管理目標値などにも言及します.
循環管理のための血圧の見方:平均血圧と脈圧
= SV × HR × 血管抵抗
脈 圧 = SV × PWV
- 組織灌流を保つために,平均血圧≧65mmHgを目指す.
- 短期間での脈圧変化は,SVの変化を考える.
- Afなどの不整脈では脈圧がSVを反映しないかもしれない.
平均血圧≧65mmHgあれば,組織灌流は保たれるとされています.
(ただし,それ以下の平均血圧でも組織灌流が保たれる可能性はゼロではないですが,倫理的な問題もあって検討がされていないようです.)
脈圧は,(PWVの影響を受けることもあり)絶対値での評価が難しく,管理目標値はありません.
(というか,循環における脈圧自体の必要性はわかっていません.➡参考:おまけ)
昇圧管理のための血圧の見方:平均血圧
= SV × HR × 血管抵抗
- 組織灌流を保つために,平均血圧≧65mmHgを目指す.
- 収縮期血圧,拡張期血圧が低くみえても,平均血圧が保たれれば組織灌流は保たれる.
- 高すぎる平均血圧は心臓への後負荷となるので,蛇足な昇圧も不要.
前述の通り,平均血圧は組織灌流を決定する血圧.
ゆえに,昇圧管理をするときは,平均血圧を目標設定とするのが合理的です.
実際の目標値は,平均血圧≧65mmHg.
昇圧管理にとってそれ以外の血圧は雑念です.
極論,平均血圧さえ保たれていればどんな収縮期血圧でも,どんな拡張期血圧でも,組織灌流的には(理論上)問題ないわけです.
「平均血圧は高ければ高いほどいい?」 ⇨No
高すぎる平均血圧は,心臓にとって後負荷となります.
≧65mmHgが保たれていれば,それ以上の昇圧は不要です.
降圧管理のための血圧の見方:収縮期血圧/拡張期血圧
慢性期の降圧管理
収縮期血圧と拡張期血圧の目標値が高血圧のガイドラインで指定されています.

拡張期血圧も降圧目標ですが,心血管イベントのリスクとより相関が強いのは収縮期血圧です.
比較的若年症例で拡張期血圧だけが高い(=脈圧が低め)場合は,大動脈が柔らかいことの裏返しであることも多く,あまり気にしなくていいです. ➡前項参照
逆に言えば,収縮期血圧の高値は絶対に許されません.
脈圧>65mmHgは,心血管イベントのリスクとなることが報告されていますが,脈圧はリスク予測因子であって,治療目標にはなりません(というか,脈圧をターゲットにした治療は困難). ➡参考:おまけ
急性期の降圧管理(高血圧緊急症の管理)
高血圧緊急症,すなわち,臓器障害を伴う高血圧では迅速な降圧が必要です.
ガイドライン上,細かい治療方法の指示されていませんが,抽出すると以下のようになります.
- 概ねの目標は140/90mmHg未満.
- 収縮期血圧<140mmHgが重視される.
- 脳血管障害や高血圧性脳症で速すぎる降圧は危険:はじめの1時間で平均血圧25%未満の降圧➡24時間かけてゆっくり140/90mmHg未満を目指す.
- 大動脈解離,急性冠症候群,褐色細胞腫クリーゼ,妊娠高血圧症候群などでは速やかに(1-2時間以内)収縮期血圧<140mmHgを目指す.
脳疾患系の高血圧緊急症は,脳血管の自動調節能の破綻によって,降圧が脳虚血の引き金になる可能性があり,降圧速度には注意が必要です.
一方で,心臓や大血管径の高血圧緊急症は,迅速な降圧,特に迅速な収縮期血圧のコントロールが推奨されています.
これには,収縮期血圧が心臓や血管へストレスをよく反映するという背景があります.
過降圧の管理:いろいろ言われているが,症状が一番大事
- 「これ以下はダメ」という値は基本的にない.
- 大事なのは乏血症状の有無.
- 収縮期血圧<120mmHgから注意.
- 冠動脈疾患症例でも拡張期血圧70mmHgくらいまでは気にしなくていい.
- 脈圧は,上昇も低下も心血管イベントリスクとなるが,重要なことは(過降圧を気にするのではなく)その原因を考えること.
- 平均血圧<65mmHgは可能なら避けるべき.
ガイドラインでは,「収縮期血圧<120mmHgから注意」と記載がありますが,これは収縮期血圧が治療目標値としても最優先であり,収縮期血圧の値から注意喚起をしているわけです.
ただし,「収縮期血圧<120mmHg」はあくまでも注意喚起であって,低血圧による症状(乏血症状)がなければ問題ありません.
冠動脈の血流の多くは拡張期に流れます.
ゆえに,拡張期血圧は,冠血流の形成に関与するとされ,冠動脈疾患患者などでは過度な低下に注意が払われています.
しかし,ガイドラインでは,「収縮期血圧<130mmHg達成のために,拡張期血圧の低下を気にする必要は基本的にない(特に70mmHg程度まで).」と記載があります.
例えば,収縮期血圧>130で拡張期血圧<70,は脈圧>60ということであり,高度の動脈硬化や大動脈弁閉鎖不全症などの存在が考えられ,それら自体が予後不良因子なのかもしれません.
※拡張期血圧<70に関してはデータがないため,心筋虚血ハイリスク症例では,症状などと合わせて慎重に評価.
脈圧が極端低い症例(30未満とか)はSVが低下する病態に注意です(重症大動脈弁狭窄症や心タンポナーデ).
ただし,降圧治療自体を調整する要因にはなりません.
組織灌流を考えたとき,平均血圧<65mmHgは可能なかぎり避けた方がいいでしょう.
まとめ
ココがポイント
= 一回心拍出量 × 心拍数 × 全血管抵抗
脈 圧 = 一回心拍出量 × 脈波伝導速度(動脈エラスタンス)
平均血圧は,昇圧管理:目標≧65mmHg.
短期の脈圧変化は,一回心拍出量の変化:絶対値の目標はない.
収縮期血圧/拡張期血圧は,降圧管理:目標<140/90mmHg.
収縮期血圧は降圧管理上とくに重要:急性期でも140mmHg未満
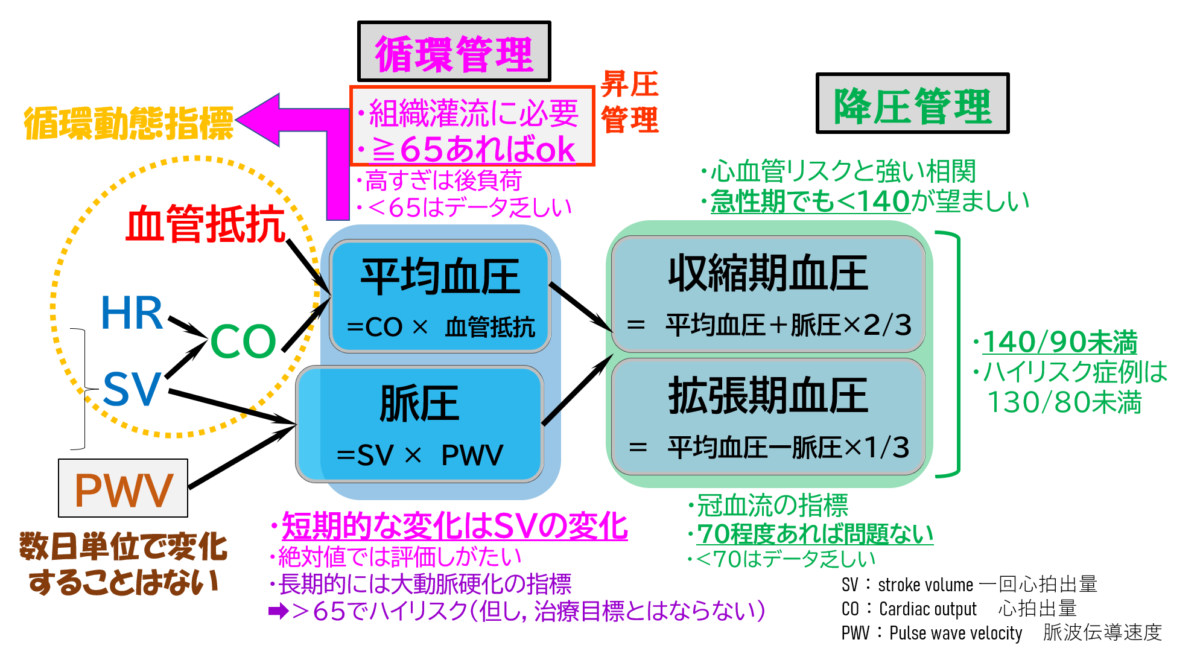
情報をまとめるとこんな感じです.
血圧の種類によって注目すべきポイントがわかれていますよね.
おそらく脈圧の考え方が難しいと思うのですが,動脈硬化や心負荷のことを考えるときには重要です.
循環器に深く関わらない人で,ザックリとした理解でまとめるなら,こんな感じ☟

循環器に関わる人もそうでない人も,より多くの医療者にとって,今回の記事がためになれば幸いです.
≫昇圧管理を始めよう:【これだけ知っとけばok】カテコラミンの種類と使い分け
≫降圧管理を始めよう:-高血圧治療超入門ー【最初の1剤とは】
おまけ:脈圧のいろいろ
ここの内容は発展的な考察,というか個人的な感想なので,飛ばしても平気です.
脈圧は必要なのか
平均血圧が組織灌流にとって大切なことは話しました.
一方,脈圧は生きていく上で必要なのでしょうか?
結論から言うと,わかっていません.
VA-ECMO(PCPS)で循環管理している際,全身の循環は(拍動流でなく)定常流となり,脈圧はほぼなくなります.
左室補助人工心臓VAD管理中などでも脈圧が低くなることが知られています.
少なくとも,ECMO症例で,脈圧著減によるあからさまな循環の弊害を感じたことはありません.
「臓器灌流(腎臓など)にとって脈圧も重要であった」という報告もあるようですが,大規模な比較はなくコンセンサスはありません.
脈圧変化に対しての代償機構が(平均血圧に比して)大きく働かないことを考えるに,人体にとっての必要性は低いのかな,と思っています(私見).
脈圧の中長期的な見方
脈圧は
なので,動脈エラスタンス,すなわち動脈硬化の指標となります.
とくに,全身の動脈のなかでも大動脈の動脈硬化を反映するため,進行した動脈硬化症例で上昇してきます.
脈圧>65mmHgは,心血管イベントのリスクとなることも報告されています.
ただし,この際の脈圧はリスク予測因子であって,治療目標ではありません.
というか,脈圧をターゲットにした治療はなかなか困難であり,結局のところ収縮期血圧を下げることが脈圧下げる治療につながります.
あくまで,降圧治療の治療目標は収縮期血圧/拡張期血圧,という認識で問題ありません.
この記事のために引用した文献・webページなど
・高血圧治療ガイドライン2019
・臨床診断力で差をつける! 循環器医のための実践臨床循環生理学 大手 信之 (著)
・今知りたい疑問に答えました! 心不全治療に心エコーを生かす−Q&A 115 瀬尾 由広 (編), 上嶋 徳久 (編), 大手 信之(編)
・臨床にダイレクトにつながる 循環生理〜たったこれだけで、驚くほどわかる! Richard E. Klabunde (著), 百村 伸一 (監), 石黒 芳紀 (翻)
・3か月でほぼ100%降圧する! 高血圧道場 大石 充(著)
・循環とは何か? 虜になる循環の生理学 中村 謙介 (著)
・血管機能の非侵襲的評価法に関するガイドライン(フリーアクセス)