「IABP」,「PCPS(ECMO)」,と聞くと,いずれも重症症例が適応となるので,ちょっと身構えますよね.
しかし,一方で,ルーチンで使用されるデバイスではないため,適応や特徴も曖昧なままになんとなく管理していませんか?
今回は,循環器集中治療の経験の多い私が,IABPとPCPSの特徴や適応の違いをわかりやすく解説していきます.
循環器疾患に携わる医療者の方や,若手の循環器の先生は是非ご覧になってみてください.
≫PCPSだけについて知りたい場合は,こちらの記事がいいです.
IABPとPCPSの違い【2つのポイントを押さえればok】
- 質的な違い:原理と目的の話
- 量的な違い:侵襲性と補助流量の話
質的な違い:原理と目的の話
原理の違い
まずは原理の違いをチェックしときます.
IABPの原理
IABPの循環補助の仕組みは2つ.
バルーン拡張によるDiastolic augmentationと,バルーン収縮によるSystolic unloadingです.

Diastolic augmentationは,心臓の拡張初期にバルーンが拡張することで,冠動脈血流量が増加,平均動脈圧が上昇する効果です.
Systolic unloadingは,心臓の駆出直前にバルーンが収縮することで,左室後負荷を減少させる効果です.
Systolic unloadingによって増える心拍出量は"10-20%"程度とされています.
重要なことは,あくまで"増やす"効果であり,IABP自体は心拍出の代わりを成していないことです.
PCPSの原理
PCPSは遠心ポンプを用いた体外循環です.
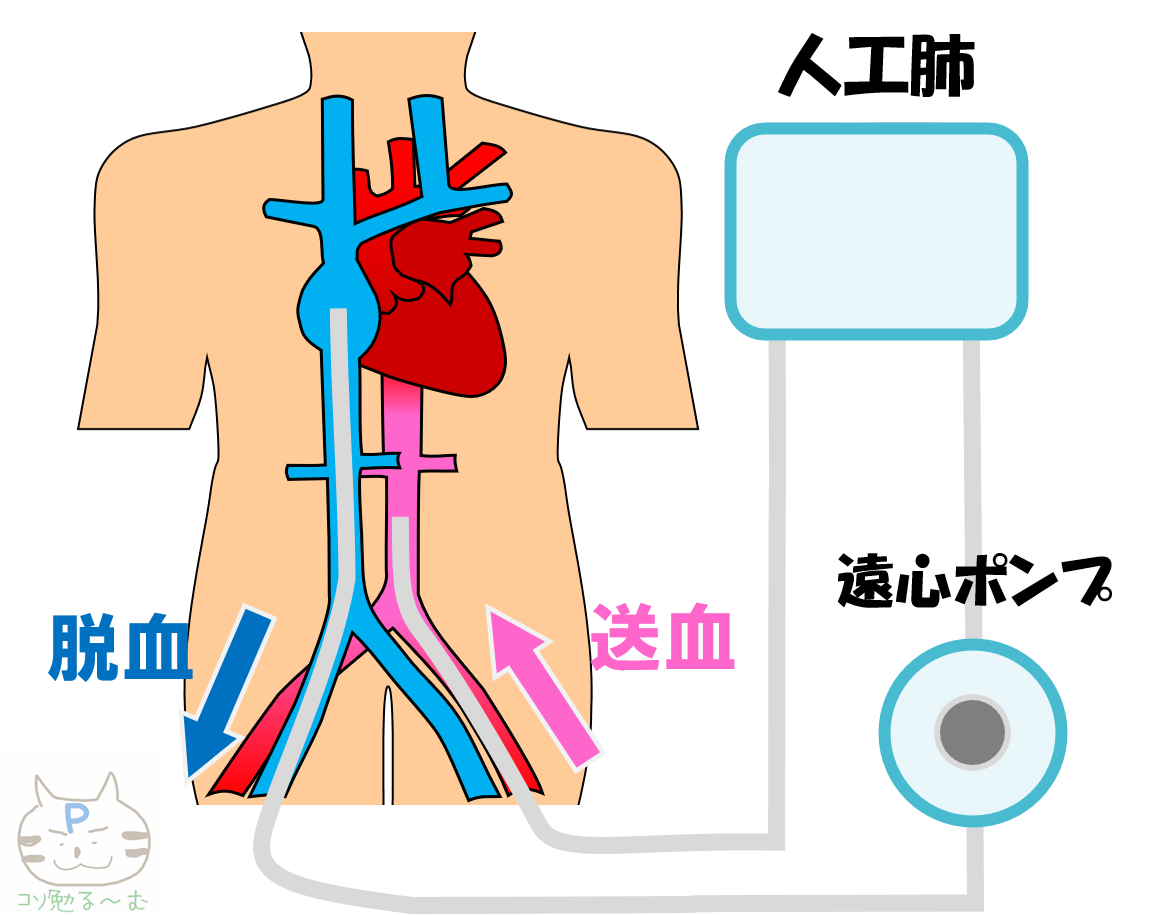
上図のように,送血管と脱血管の2本のカニューレを,大腿動脈と大腿静脈からそれぞれ挿入し,体循環とつながります.
重要な点は2つ.
まず,IABPと異なり,PCPSはそれ自体が循環を作り出しているということです.
また,PCPS自体は左室後負荷になるので,決して心保護効果を得るためのものでないということも大事です.
≫PCPSの原理に関してはこちらの記事で詳しく書いています.
目的の違い
原理がわかれば目的が見えます.
つまり,IABPの目的は,左室後負荷軽減と冠血流増加.
一方で,PCPSの目的は,循環補助による臓器保護.特に脳保護.
となります.
これだけ原理が違ったら,そりゃあ目的だって違ってくると思いませんか?
適応の違いも見ていきましょう.
適応の違い
心肺停止はPCPSしか適応になりません
IABPは,あくまで心拍出"増加"作用ですから,心臓が止まっている状態で使用しても意味がありません.
IABPには冠動脈血流改善作用があるので,重症心筋虚血に適応がある
ハイリスクなPCIや,冠動脈slow flow/no flow時,重症虚血合併の心臓手術時などに,IABPを挿入することがあります.
PCPSは後負荷になる
IABPとPCPSのいずれも心原性ショックは適応です.
しかし,PCPSの適応にはあえて心不全は入れないことが多いです.
PCPSは後負荷を上昇させるので,合併症の1つに肺水腫があるからです.
IABPとPCPSの質的違い
IABPの目的は,左室後負荷軽減と冠血流増加.
PCPSの目的は,循環補助による臓器保護.特に脳保護.
このため,適応疾患に差異が生まれる.
PCPSにIABPを併用する意義
・PCPSによる左室後負荷をIABPで軽減.
・PCPSで作成できない拍動流をIABPで作成する.
腎臓や脳は,組織還流に(血流量より)血圧が重要であり,拍動流の方が好ましいとされているからです.
量的な違い:侵襲性と補助流量の話

質的にはだいぶ毛色の違うIABPとPCPSですが
「IABPでもダメだったらPCPSだな」
みたいな話を聞きませんか?
次は,そんなIABPとPCPSの補助循環としての量的な違いの話をしていきます.
補助流量の違い
IABPの循環補助効果(Systolic unloading)は,心拍出(Cardiac output: CO)を20%程度上昇させます.
一方で,PCPSは,遠心ポンプにより最大3.0L/分の補助流量を作り,COを50-70%上昇させるため,補助流量は圧倒的に多くなります.
故に,「IABPで循環が保てない時,(補助流量を上げるために)PCPSに補助循環をescalationする」という方針が存在します.
元々の心機能などによって,補助できる流量は変動します.
しかし,いずれにせよPCPSを上回る循環補助力は持ちえません.
侵襲性の違い
「PCPSの方が補助流量が多いのなら,最初からIABPでなくPCPSを使えばいい」
という考えは,通常起こりません.
その理由が侵襲性の違いです.
カニューレの太さの違い
IABPの挿入には8Frシースを用いるのが一般的です.
一方で,PCPSは,静脈に20Fr(脱血管),動脈に18Fr(送血管)のサイズのカニューレが挿入されます.
出血リスクの違い
カニューレの太さにも関わりますが,基本的にPCPSの方が出血リスクが高くなります.
カニューレの太さ以外に出血リスクに関わる因子は2つ.
・血小板などの機械的な消耗
・抗凝固療法
血小板減少はIABPでも頻繁に起こるので,必ずしもPCPSより安全とは言えません.
しかし,IABPの管理における抗凝固療法の必要性は証明されておらず,出血リスクが高い症例では抗凝固療法無しで管理することも実臨床ではしばしばあります.
≫IABPの抗凝固療法に関しての詳細はこちらの記事でまとめています.
PCPSは抗凝固療法なしでは高確率に回路が閉塞するので,(出血死してしまいそうな時の最終手段以外では)基本的に抗凝固を行わないという選択肢はありません.
心負荷の違い
IABPは,Systolic unloadingの効果で,心負荷,特に後負荷が軽減されます.
一方,PCPSは脱血により前負荷はやや軽減するものの,それ以上に送血による後負荷増加が大きく,totalでは心負荷が増加します.
PCPS特有のリスクは他にもいくつかありますが,ここまでの話でも十分伝わるように,侵襲性の高さは言うまでもなくPCPSの方が高いです.
故に,補助循環の第1選択はPCPSでなくIABPになります.
IABPとPCPSの量的違い
・PCPSの補助流量はIABPより圧倒的に多い.
・PCPSはIABPより侵襲性が明らかに高い.
・補助循環の第1選択はIABP
IABPとPCPSの違い【まとめ】
禁忌に関しては
・大動脈解離,重症ARはともに禁忌
・PCPSは”究極の時間稼ぎ”なので,時間稼ぎにそもそも意味がない状態は禁忌.(例:移植候補でない末期心不全,多臓器不全,末期がん患者など)
という2点くらいを抑えとけば問題ありません.
今回の記事内容をまとめると
- 質的な違い:原理と目的の話
- 量的な違い:侵襲性と補助流量の話
・IABPの目的は,左室後負荷軽減と冠血流増加.
・PCPSの目的は,循環補助による臓器保護.特に脳保護.
・PCPSの補助流量はIABPより多いが,侵襲性も明らかに高い.
・補助循環の第1選択はIABP
となります.
「なんとなく重症な心不全にIABPが挿入されて,改善がない時はPCPSが追加になっていた」理由.
「なんとなく心肺停止にはIABPではなくPCPSが入っていた」理由.
これらがわかれば読んだ価値があったと思いますよ.
本記事をよりよい重症患者管理のために生かしていただけたら幸いです.
余談:IABPとPCPSの共通点
・心原性ショックが適応になる
・管理の基本は抗凝固(あくまで"基本")
これ以外は全く異なるデバイスという認識でok
-

-
IABPやPCPSなどの補助循環を学べる本【おすすめ2選+1】
IABPやPCPSのような補助循環は,便利である一方,管理を間違えれば命に関わることもあります. そこで,適応や管理方法について成書を読んでおきたいとは思いませんか? 今回は,循環器内科の私が,実際に ...
続きを見る
この記事のために引用した文献・webページなど
・明日のアクションが変わる 補助循環の極意 教えます 川上 将司 (著)
・最新にして上々! 補助循環マニュアル 関口 敦 (著, 編集), 西村 元延 (監修)
・Dr.正井の なぜなに? がガツンとわかる補助循環 正井 崇史 (著)
・補助循環マスターポイント100 許 俊鋭 (編集)
・最新体外循環―基本的知識と安全の確保 井野 隆史 安達 秀雄(編集)
☟本ページで用いたイラストを,ロゴ無しで無料ダウンロード可能です.勉強会や説明資料などの素材にどうぞ.
■IABPのイラスト



